Chirurgie orthopédique Turquie
La chirurgie orthopédique est la spécialité médicale axée sur le diagnostic et le traitement des affections qui touchent le système musculo-squelettique — vos os, articulations, muscles, tendons, ligaments, cartilage et nerfs. Lorsque la douleur, une blessure, une déformation ou une dégénérescence limite vos mouvements et votre fonctionnement, l’orthopédie vise à rétablir la stabilité, l’alignement, la mobilité et la santé articulaire à long terme.

Medically reviewed by Dr.Serdar
Written by Kubilay
TABLE DES MATIÈRES
- Pourquoi les gens envisagent une reconstruction avancée des membres orthopédiques en Turquie
- Comment la reconstruction des membres orthopédiques en Turquie fonctionne (étape par étape)
- Techniques et dispositifs : fixateur externe vs clou interne vs hybride
- Qu’est-ce qui peut être corrigé ?
-
Chronologie et récupération : combien de temps cela prend-il ?
- La reconstruction des membres orthopédiques en Turquie est-elle sûre ?
-
Limite d’âge et éligibilité
- Douleur, mobilité, cicatrices et vie quotidienne
- Avant et après : ce que de « vrais résultats » devraient montrer
-
Coût de la reconstruction des membres orthopédiques en Turquie
- Choisir le bon chirurgien/clinique orthopédique
- Questions fréquemment posées
Guide de la procédure de reconstruction des membres orthopédiques
Chirurgie avancée
Reconstruction avancée des membres orthopédiques en Turquie : guide du patient
Au cœur de nombreuses stratégies de reconstruction se trouve un principe simple : une mécanique osseuse stable + des tissus mous sains + une rééducation structurée. Lorsque ces trois éléments sont pris en charge ensemble, les résultats s’améliorent — que l’objectif soit une meilleure marche, une réduction de la douleur, une amélioration de la charge articulaire ou une mobilité plus sûre à long terme.
La Turquie est devenue une destination courante pour les soins orthopédiques, car de nombreux hôpitaux offrent des équipes de reconstruction expérimentées, une imagerie moderne et des services organisés pour les patients internationaux, souvent avec une planification plus prévisible que dans certains systèmes où les délais d’attente sont longs.
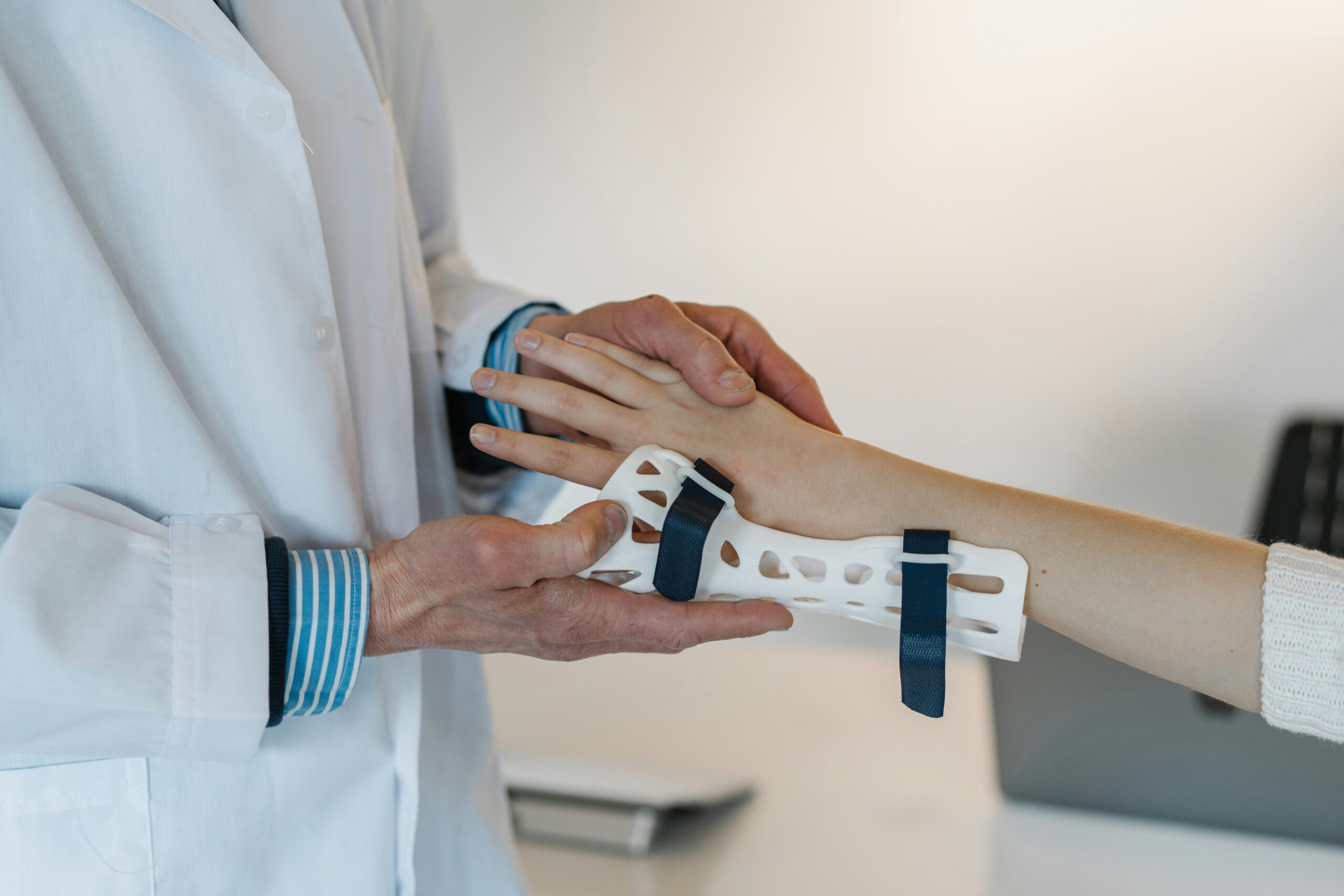
Raisons orthopédiques courantes
- Fractures complexes nécessitant une fixation spécialisée ou une reconstruction en plusieurs étapes
- Pseudarthrose (une fracture qui n’a pas consolidé) ou cal vicieux (fracture consolidée dans une mauvaise position)
- Déformations angulaires ou rotationnelles affectant la marche, l’usure articulaire ou la fonction
- Complications post-traumatiques (raideur, instabilité, défaillance du matériel, douleur chronique)
- Infection osseuse (ostéomyélite) nécessitant un débridement et une reconstruction
- Chirurgie de révision après que des interventions précédentes n’ont pas permis d’obtenir un résultat stable
Pourquoi la Turquie en particulier ?
- Accès plus rapide aux consultations spécialisées et aux calendriers opératoires
- Disponibilité de spécialistes dans de grands hôpitaux privés qui traitent régulièrement des patients internationaux
- Coordination globale des soins (séjour hospitalier, imagerie, planification de la rééducation, assistance en traduction)
- Clearer package-style pricing compared to open-ended billing environments
Étapes de l’intervention
Comment la reconstruction des membres orthopédiques en Turquie fonctionne (étape par étape)
La préparation préopératoire (l'aspect que la plupart des gens sous-estiment)
Jour de l'intervention chirurgicale (correction + stabilisation)
Phase précoce de la guérison (surveillance et mobilisation)
Rééducation et réadaptation fonctionnelle
Imagerie de suivi et étapes décisionnelles
La préparation préopératoire (l'aspect que la plupart des gens sous-estiment)
Un spécialiste en reconstruction évalue généralement :
- Imagerie de l’alignement en position debout (souvent des radiographies en pied)
- Santé des articulations (hanche/genou/cheville ou épaule/coude/poignet, selon le membre concerné)
- Amplitude de mouvement et souplesse des tissus mous
- État des nerfs et des vaisseaux sanguins
- Qualité osseuse, présence d’infection (le cas échéant) et état de santé général
- Un plan réaliste axé sur les fonctionnalités (quelles améliorations sont réalisables et quels sont les risques encourus)
Jour de l'intervention chirurgicale (correction + stabilisation)
En fonction de votre état de santé, l'intervention chirurgicale peut comprendre :
- Correction osseuse contrôlée (par exemple, ostéotomie à des fins d’alignement)
- Réparation/reconstruction d’une pseudarthrose
- Retrait/remplacement du matériel défectueux
- Stabilisation à l’aide d’un implant interne, d’un fixateur externe ou d’une approche combinée
Phase précoce de la guérison (surveillance et mobilisation)
Au cours des premiers jours suivant l'intervention chirurgicale, l'équipe se concentre sur :
- Prise en charge de la douleur et du gonflement
- Déplacements et transferts en toute sécurité dès les premiers instants
- Stratégie de prévention des caillots sanguins
- Formation aux soins des plaies
- Un programme de kinésithérapie mis en place rapidement (souvent dans les jours qui suivent)
Rééducation et réadaptation fonctionnelle
La rééducation n'est pas une « option facultative » : elle fait partie intégrante du traitement. Les programmes de qualité précisent :
- Fréquence des séances de kinésithérapie et étapes clés
- Protection de l’amplitude articulaire vs progression
- Règles concernant la mise en charge (qui peuvent évoluer à mesure que la guérison se confirme)
- Programme d’exercices à domicile et consignes de sécurité
Follow-up imaging and decision points
Une reconstruction nécessite généralement de réaliser plusieurs examens d'imagerie pour confirmer :
- Évolution de la consolidation osseuse
- Stabilité de l’alignement
- Emplacement du matériel
- Amélioration de la fonction articulaire (et détection précoce de la raideur)
Techniques
Techniques et dispositifs : fixateur externe vs clou interne vs hybride
Fixateurs externes (armatures circulaires / armatures spatiales / systèmes unilatéraux)
C'est là qu'ils excellent
- Correction de déformations complexes sur plusieurs plans
- Cas de révision complexes
- Situations dans lesquelles une correction progressive et la possibilité de réglage sont utiles
- Quelques scénarios d’infection dans lesquels l’infection du matériel interne est évitée dès le début
Compromis
- Les sites d’implantation des broches ou des fils nécessitent des soins quotidiens
- Une irritation ou une infection au niveau du site d’insertion peut survenir et doit être traitée rapidement
- Le risque de raideur articulaire augmente lorsque la rééducation n’est pas régulière
- The device is visible and can affect daily comfort
Internal Fixation (intramedullary nails, plates, screws)
Où cela s'applique
- De nombreuses reconstructions de fractures et non-consolidations
- Corrections d’alignement ne nécessitant aucun réglage externe
- Les patients qui apprécient de porter moins d’appareils externes pour plus de confort et de mobilité
Compromis
- Toutes les morphologies ou tous les antécédents chirurgicaux ne sont pas compatibles
- Le risque d’infection profonde doit être pris très au sérieux (en particulier en cas d’ostéomyélite antérieure)
- La complexité de la révision peut augmenter en cas de défaillance du matériel ou de retard dans la consolidation osseuse
Approches hybrides (stratégies combinées par étapes)
- Pour trouver le juste équilibre entre adaptabilité, stabilité et confort
- Pour gérer les cas complexes par étapes, en particulier les révisions
Quels problèmes peut-on corriger ? (Alignement, stabilité, fonctionnalité)
- Un meilleur alignement pour réduire les contraintes anormales sur les articulations
- Une meilleure stabilité pour marcher et se déplacer en toute sécurité
- Une consolidation osseuse plus prévisible dans les cas de non-consolidation
- Réduction de la douleur due à des problèmes mécaniques (toutes les douleurs ne sont pas d’origine mécanique — les bons chirurgiens le précisent)
- Improved range of motion and gait mechanics with rehab
Chronologie et récupération : combien de temps cela prend-il ?
Facteurs influant sur la guérison
- Type de diagnostic
- Os touché
- Méthode de fixation
- Affection des tissus mous
- La régularité de votre rééducation
Phases de récupération types (niveau élevé)
- Phase précoce (jours à semaines) : cicatrisation, maîtrise de l’œdème, apprentissage de la mobilité en toute sécurité
- Phase de rééducation (quelques semaines à plusieurs mois) : renforcement musculaire, équilibre, rééducation à la marche, récupération progressive des fonctions
- Phase de reprise de l’activité (plusieurs mois) : dépend de la guérison confirmée et du rétablissement des capacités physiques
Planification du travail et des déplacements
- Le travail de bureau peut être repris plus tôt grâce à des aménagements, mais la rééducation et les limitations de mobilité jouent un rôle important.
- Les métiers physiques nécessitent généralement des périodes de récupération plus longues.
- Votre chirurgien devrait vous indiquer combien de temps vous devrez rester dans le pays pour les premiers contrôles, surtout si votre cas nécessite une surveillance étroite.
La reconstruction orthopédique des membres en Turquie est-elle sans danger ? (Risques, complications et comment les réduire)
Cette intervention peut être sans danger lorsqu’elle est pratiquée dans un établissement adapté et par une équipe compétente, mais il s’agit d’une intervention orthopédique à haut risque, et non d’une intervention mineure.
Complications possibles (liste non exhaustive)
- Infection (superficial or deep)
- Caillots sanguins (TVP/EP)
- Joint stiffness/contracture
- Irritation ou lésion nerveuse
- Retard de cicatrisation ou pseudarthrose
- Problèmes matériels (desserrement, casse, perte de réglage)
- Une douleur persistante si la cause principale de la douleur n’est pas d’ordre mécanique
Quels sont les facteurs de risque ?
- Tabagisme/consommation de nicotine
- Faible souplesse initiale ou raideur importante
- Un diabète non contrôlé ou une mauvaise circulation sanguine
- Une kinésithérapie insuffisante
- Une structure de suivi insuffisante (en particulier pour les voyages internationaux)
- Précipiter les étapes de la rééducation ou ne pas respecter les consignes relatives à la mise en charge
Lista de verificare pentru reducerea riscurilor
Au cours des premiers jours suivant l'intervention chirurgicale, l'équipe se concentre sur :
- Choisissez un chirurgien qui pratique régulièrement la reconstruction des membres et la correction des déformations (et non pas de manière occasionnelle)
- Vérifiez votre programme de rééducation avant l’opération (fréquence, étapes clés, qui s’en charge)
- Renseignez-vous sur la manière dont les complications sont prises en charge pendant votre séjour et après votre retour à domicile
- Assurez-vous que l’hôpital est en mesure de gérer une aggravation de l’état du patient (accès aux examens d’imagerie, disponibilité d’une unité de soins intensifs si nécessaire)
- Optimisez votre état de santé : alimentation, sommeil et arrêt de la nicotine bien avant l’intervention chirurgicale
Limite d’âge et éligibilité
Des signaux plus forts en faveur de la candidature
- Des articulations saines et en bonne santé (ou un plan précis en cas de pathologie articulaire)
- Une bonne qualité osseuse et un potentiel de cicatrisation satisfaisant
- Une bonne amplitude de mouvement de base — ou un plan réaliste pour la retrouver
- Capacité à s’engager dans un programme de rééducation à long terme et à respecter le suivi
- Une bonne compréhension des plans par étapes et des calendriers
Profils à haut risque (nécessitant une évaluation minutieuse)
- Mauvaise circulation sanguine ou neuropathie
- Maladies non maîtrisées
- Infection active sans plan par étapes défini
- Une raideur importante qui freine les progrès de la rééducation
- Impossibilité de bénéficier d’une rééducation physique régulière après le retour à domicile
Conseils pratiques
Douleur, mobilité, cicatrices et vie quotidienne
Ça fait mal ?
La douleur peut être prise en charge, mais ce n’est pas une mince affaire. Les cliniques devraient proposer un plan clair concernant :
- Stratégie thérapeutique
- Contrôle du gonflement
- Sommeil et positionnement
- Un rythme d’entraînement adapté pour vous permettre de progresser sans subir de revers
Mobilité
Préparez-vous à une période de :
- Utilisation d’aides techniques (béquilles, déambulateur ou fauteuil roulant, selon la formule choisie)
- Modifications de l’installation domestique
- Rendez-vous fréquents chez le kinésithérapeute et exercices à faire à domicile
- Suivis par imagerie pour confirmer la cicatrisation et la sécurité
Cicatrices
- Fixation externe : de petites cicatrices dues aux broches ou aux fils métalliques peuvent subsister
- Fixare externă: pot rămâne mici cicatrici cauzate de ace sau fire metalice
Avant l'opération
- Diagnostic et motif de consultation (douleur, instabilité, limitation de la marche)
- Référence basée sur l'imagerie (alignement et état de cicatrisation)
Signaux d'alerte en matière de marketing
- Uniquement des photos de présentation, pas d'images techniques ni de détails fonctionnels
- Aucune discussion sur les demandes de réadaptation
- Des délais irréalistes (« retour à la normale en quelques semaines » pour des travaux de reconstruction complexes)
Avant et après : ce que de « vrais résultats » devraient montrer
Les photos seules ne permettent pas de montrer ce qui compte en orthopédie : la fonctionnalité, l’alignement, la guérison et la stabilité.
Après l'opération
- Intervention réalisée et méthode de fixation utilisée
- Plan de rééducation et étapes clés
- Complications (le cas échéant) et leur prise en charge
- Résultats fonctionnels : marche, montée d'escaliers, endurance, mobilité articulaire
- Imagerie de suivi montrant la cicatrisation et le maintien de la correction
Coût d'une reconstruction orthopédique d'un membre en Turquie

Quels sont les facteurs qui influent sur le coût ?
- Type d’intervention (traitement d’une pseudarthrose, correction d’une déformation ou révision)
- Méthode de fixation et choix de l’implant
- Durée d’hospitalisation et nécessité d’une surveillance particulière
- Fréquence des examens d’imagerie et analyses de laboratoire
- Séances de kinésithérapie incluses ou à la carte
- Il faut déterminer s’il est nécessaire de traiter l’infection ou de procéder à une intervention chirurgicale en plusieurs étapes
- Structure de suivi et politique en matière de complications
Ce qu'il faut demander dans un devis (pour pouvoir comparer ce qui est comparable)
- Ce qui est compris : chirurgien, anesthésie, séjour à l’hôpital, implants, examens d’imagerie, médicaments, kinésithérapie
- Complexité estimée (diagnostic et étapes sur lesquels repose le devis)
- Quels sont les éléments qui entraînent des frais supplémentaires (soins intensifs, examens d’imagerie supplémentaires, prolongation du séjour, interventions de révision)
- Plan de suivi après la sortie : nombre de visites de contrôle, contrôles à distance et documentation fournie
- Une politique claire concernant les complications et les besoins de révision
Choisir le chirurgien
Choisir le bon chirurgien orthopédiste ou la bonne clinique (liste de contrôle pour une décision cruciale)
Recherchez un spécialiste de la reconstruction des membres et de la correction des déformations, et non pas simplement un orthopédiste généraliste.
Questions à poser lors de la consultation
- Combien de reconstructions complexes comme la mienne réalisez-vous chaque année ?
- Quelles sont les trois principales complications que vous observez dans des cas comme le mien, et comment les prévenir ?
- Qui s’occupe de mes soins après ma sortie de l’hôpital (et une fois rentré chez moi) ?
- Quel programme d’imagerie allez-vous mettre en place pour vérifier la cicatrisation et la stabilité ?
Liste de contrôle des installations
- Hôpital agréé disposant d’équipements d’imagerie modernes
- Prise en charge multidisciplinaire (maladies infectieuses, chirurgie vasculaire, chirurgie plastique si nécessaire)
- Disponibilité des unités de soins intensifs pour les patients à haut risque
- Équipe chargée des patients internationaux (traduction, logistique, organisation de la sortie)
Documents que vous devriez recevoir
- Plan de traitement écrit et calendrier
- Protocole de rééducation et restrictions
- Plan de suivi par imagerie
- Procédure de contact en cas d’urgence
- Liste détaillée des éléments inclus et exclus dans le coût
